
Szczepionka przeciw grypie
Z jakiego powodu pracownicy ochrony zdrowia powinni szczepić się przeciw grypie?
Szczepienia przeciw grypie dla pracowników ochrony zdrowia zalecane są z dwóch najważniejszych powodów:
- aby chronić siebie i swoich najbliższych i nie przenieść wirusa grypy do swojego środowiska domowego,
- aby chronić pacjenta i nie narazić go na zakażenie grypą chorując samemu.
Zalecenia szczepień przeciw grypie dotyczą wszystkich pracowników ochrony zdrowia, ale są szczególnie istotne dla osób, które kontaktują się bezpośrednio z pacjentem z grupy ryzyka, tj. małymi dziećmi czy też pacjentami z zaburzeniami odporności (czytaj więcej).
Wszyscy pracownicy ochrony zdrowia powinni w każdym sezonie zaszczepić się przeciw grypie, aby lepiej chronić siebie i pacjentów przed tą poważną infekcją wirusową. W każdym sezonie grypowym choruje wielu pracowników ochrony zdrowia. Dodatkowo u nawet 50% zdrowych młodych dorosłych, zakażenie wirusem grypy przebiega bezobjawowo lub objawy są słabo widoczne. Niektórzy z nich mogą rozsiewać wirusa przed pojawieniem się objawów. Lekarz , który nie szczepi się przeciw grypie, naraża swoich pacjentów na ryzyko zachorowania, związane z chorobą powikłania (jak niewydolność oddechowa, zapalenie mięśnia sercowego i osierdzia oraz ostra niewydolność nerek), a nawet zgon. Taka postawa jest niezgodna z zasadą „Primum non nocere” („Po pierwsze: nie szkodzić”), którą powinni kierować się lekarze w postępowaniu z pacjentem. Jedynym uzasadnienie braku szczepienia mogą być jedynie przeciwwskazania medyczne do szczepień.
Korzyści płynące ze szczepień pracowników ochrony zdrowia są oczywiste. Skuteczność szczepień może sięgać nawet ponad 70-80%, w sezonie gdy szczep wirusa grypy krążący w populacji pokrywa się w dużym stopniu z wchodzącym w skład szczepionki. Szczepienia prowadzą do mniejszej liczby zachorowań na grypę wśród pracowników ochrony zdrowia i pacjentów oraz niższej absencji w pracy.
Jakie czynniki będą determinowały skalę i dotkliwość nadchodzącego sezonu grypowego?
Transmisja wirusa. Zasady dystansu społecznego mające na celu ograniczenie rozprzestrzeniania się wirusa SARS-CoV-2 są również skuteczne w przypadku ograniczenia rozprzestrzeniania się wirusów grypy. Eksperci uważają, że powinniśmy przygotować się na bardzo intensywny przebieg sezonu grypowego 2022/2023:
- sezon grypowy na półkuli południowej w tym roku był bardzo intensywny, co może prognozować podobny przebieg na naszej półkuli. .
- zaostrzenie zaostrzenie zasad społecznego dystansowania oraz stosowania środków ochrony osobistej miało wpływ na ograniczenie rozprzestrzeniania się wirusów grypy w poprzednich sezonach. Dane z całego świat pokazują, że po odejściu od obostrzeń pandemicznych wiele zakażeń wróciło ze zdwojoną siłą. Dotyczy to m.in. wirusa grypy.
Szczepienia. Przygotowując się do jesienno-zimowego sezonu przeziębieniowego powinniśmy zaszczepić się przeciw grypie i przeciw COVID-19 (pamiętając o zalecanych dawkach przypominających). Dotyczy to szczególnie osób starszych, dorosłych z chorobami przewlekłymi (cukrzycą, chorobami płuc, niewydolnością serca i innymi) oraz pracowników ochrony zdrowia. Osoby najbardziej zagrożone hospitalizacją i zgonem z powodu grypy pokrywają się z grupami ryzyka COVID-19.
Współwystępowanie zakażeń. W sezonie jesienno-zimowym nastąpi nałożenie się sezonu infekcji wirusowych dróg oddechowych, w tym grypy z COVID-19. Biorąc pod uwagę skalę zachorowań na grypę i infekcje grypopodobne sytuacja ta będzie ogromnym wyzwaniem medycznym i organizacyjnym. Pojawi się problem mieszania się potencjalnych chorych na COVID-19 i osób z innymi wirusowymi zakażeniami układu oddechowego. We wczesnej fazie pandemii COVID-19 koinfekcja innym patogenem układu oddechowego, w tym wirusem grypy, wystąpiła u ponad 20% pacjentów z pozytywnym wynikiem SARS-CoV-2.
Z danych epidemiologicznych NIZP PZH-PIB wynika, że w sezonie 2021/2022 liczba zachorowań na grypę i zachorowania grypopodobne była wyższa w porównaniu do pandemicznego sezonu 2020/2021.
W okresie od 01.09.2021 do 30.08.2022 na grypę i zakażenia grypopodobne zachorowało 3 891 457 osób, co oznacza 74,4% więcej zachorowań niż w analogicznym sezonie roku poprzedniego, kiedy odnotowano 2 231 344 zachorowania. Z powodu grypy i jej powikłań hospitalizowano 12 699 osób, w tym głównie z objawami ze strony układu krążenia i objawami ze strony układu oddechowego. Zmarło 6 osób. Zgony dotyczyły głównie osób po 65. roku życia, które są najbardziej narażone na powikłania grypy.
Najwięcej zachorowań na grypę i zakażenia grypopodobne odnotowano u dzieci w wieku do 4 lat (25,5%).
Czy szczepienie przeciw grypie lub przebycie zakażenia wirusem grypy chroni przed tą chorobą do końca życia?
Wysoki stopień zmienności wirusów grypy sprawia, że szczepienie musi być powtarzane w każdym sezonie epidemicznym. Skład szczepionki przeciwko grypie modyfikuje się co sezon, by zapewnić ochronę przed aktualnie krążącymi szczepami wirusa grypy. Wysoki stopień zmienności wirusów grypy sprawia więc, że przebycie w przeszłości zakażenia wirusem grypy, czy też jednorazowe szczepienie przeciwko grypie nie stanowi dożywotniej ochrony człowieka przed ponownym zakażeniem. Ponadto poziom przeciwciał, wytwarzanych w odpowiedzi na kontakt z antygenami wirusa grypy, spada w czasie i może nie wystarczać do zapewnienia długotrwałej ochrony.

Szczepienia osób starszych
Dlaczego osoby starsze w wieku 65+ potrzebują szczepień przeciw grypie?
Grypa jest wysoce zakaźną chorobą wirusową. Może powodować chorobę od łagodnej do ciężkiej, a czasami może prowadzić do śmierci.
Typowa grypa przebiega z wysoką gorączką z dreszczami, bólami mięśni, kości i stawów, bólami głowy, poczuciem osłabienia. Objawom ogólnym towarzyszą: katar, męczący kaszel i ból gardła, czasem objawy ze strony układu oddechowego- nudności, wymioty, biegunka. Nie zawsze występują wszystkie wymienione objawy. Grypa może mieć łagodny, skąpoobjawowy przebieg.
U osób starszych grypa może objawiać się inaczej niż w innych grupach wiekowych. Częściej występuje złe samopoczucie, nagłe pojawienia się wysokiej gorączki, bóle brzucha, biegunka i nudności.
Katar, ból gardła i zatkany nos są rzadszymi objawami grypy u osób starszych niż w pozostałych grupach wiekowych.
Dorośli w wieku 65 lat i starsi są bardziej narażeni na poważne powikłania grypy, zarówno ze względu na zwiększone prawdopodobieństwo wystąpienia chorób przewlekłych, jak i osłabienie układu odpornościowego wraz z wiekiem.
STARZEJĄCY SIĘ UKŁAD ODPORNOŚCIOWY
Immunosenescencja to biologiczny proces starzenia związany z postępującym spadkiem odporności ogólnoustrojowej. Takie stopniowe pogarszanie się stanu układu odpornościowego, spowodowane naturalnym starzeniem się, może powodować zwiększoną podatność na powszechne choroby zakaźne, w tym grypę, wśród osób starszych.
Ponadto chroniczny, postępujący wzrost stanu prozapalnego u osób starszych, przyczynia się do powstawania wszystkich chorób związanych ze starzeniem się i czyni osoby starsze bardziej podatnymi na powikłania w wyniku zakażenia grypą.
POWAŻNE POWIKŁANIA
Powikłania grypy u osób starszych mogą prowadzić do stanów zagrażających życiu. Obejmują: zapalenie płuc, zapalenie mięśnia sercowego, zapalenie mózgu, zapalenie mięśni, niewydolność wielonarządowa (np. niewydolność oddechowa i nerek). Infekcja dróg oddechowych może prowadzić do skrajnej reakcji zapalnej i sepsy.
Osoby starsze odpowiadają za około 70–85% zgonów z powodu grypy.
50–70% hospitalizacji z powodu grypy dotyczy osób w wieku 65 lat i starszych.
Starsi dorośli przebywają w szpitalu dłużej niż młodsi dorośli.
Dłuższy pobyt w szpitalu może mieć negatywny wpływ na jakość ich życia po wypisie.
OSOBY STARSZE Z CHOROBAMI PRZEWLEKŁYMI
Grypa jest niebezpieczna dla osób z chorobami przewlekłymi, takie jak cukrzyca oraz choroby serca i płuc.
Wielu dorosłych nie wie, że cierpi na chorobę przewlekłą, dlatego zapewnienie im szczepień pomaga warstwę ochrony dla tych potencjalnie bezbronnych osób.
Cukrzyca
Pacjenci z cukrzycą są obarczeni większym ryzykiem ciężkiego przebiegu grypy, która może stanowić przyczynę dekompensacji cukrzycy. Osoby chore na cukrzycę są narażone na większe ryzyko zgonu z powodu chorób infekcyjnych.
Przewlekłe choroby serca
Pacjenci z chorobami serca lub po udarze są obarczeni większym ryzykiem poważnych powikłań z powodu grypy, w tym zapalenia mięśnia sercowego, zapalenia tkanki mięśniowej, zawału serca i niewydolności wielonarządowej.
Przewlekłe choroby płuc
Pacjenci z przewlekłą obturacyjną chorobą płuc (POChP), astmą lub innymi chorobami płuc są obarczone większym ryzykiem powikłań grypy.
KONSEKWENCJE DŁUGOTERMINOWE
Nawet po wyzdrowieniu z grypy osoby starsze mogą nigdy w pełni nie odzyskać zdrowia, zdolności i stylu życia sprzed grypy. Co więcej, nawet przez wiele miesięcy po zachorowaniu na grypę u osób starszych ryzyko wystąpienia takich problemów sercowo-naczyniowych może być nadal zwiększone jak zawał serca lub udar mózgu, ze względu na utrzymujący się stan zapalny i zwiększone ryzyko powstania zakrzepów krwi w związku z infekcjami jak grypa.

Jaką szczepionką przeciw grypie może zaszczepić się osoba starsza?
Osobom w wieku ≥60 lat zalecana jest jako szczepionka pierwszego wyboru, wysokodawkowa szczepionka przeciw grypie (dostępna w ramach 50% refundacji).
Jeśli szczepionka przeciw grypie o zwiększonej dawce antygenów jest niedostępna lub nieakceptowana, osoby w wieku 60 lat i starsze powinny otrzymać szczepionkę o standardowej dawce.
Źródło: Nitsch-Osuch A., Jankowski P., Kokoszka-Paszkot J., Kuchar E., Mastalerz-Migas A., Mitkowski P., Wysocki J., Zmysłowska A., Antczak A. Towards better protection of older people against influenza and its complications. Polish recommendations for HD influenza vaccine. Family Medicine & Primary Care Review. 1/2024, vol. 26).
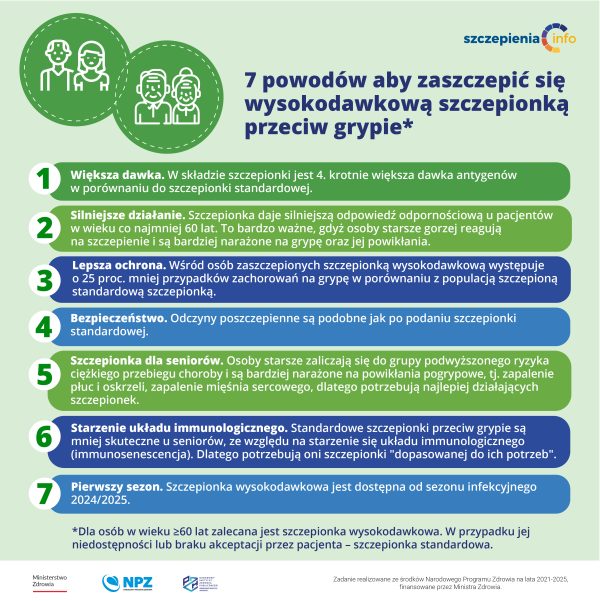
Jakie są powody, aby zaszczepić się wysokodawkową szczepionką przeciw grypie?
Większa dawka. W składzie szczepionki wysokodawkowej jest 4. krotnie więcej antygenów w porównaniu do szczepionki standardowej.
Silniejsze działanie. Szczepionka daje silniejszą odpowiedź odpornościową u pacjentów w wieku co najmniej 60 lat. To bardzo ważne, gdyż osoby starsze gorzej reagują na szczepienie i są bardziej narażone na grypę oraz jej powikłania, znacznie wzrasta u nich ryzyko powikłań grypy wymagających hospitalizacji.
Lepsza ochrona. Wśród osób zaszczepionych szczepionką wysokodawkową występuje o 25 proc. mniej przypadków zachorowań na grypę w porównaniu z populacją zaszczepioną standardową szczepionką.
Bezpieczeństwo. Odczyny poszczepienne są podobne jak po podaniu szczepionki standardowej.
Szczepionka dla seniorów Osoby starsze zaliczają się do grupy podwyższonego ryzyka ciężkiego przebiegu choroby i są bardziej narażone na powikłania pogrypowe, tj. zapalenie płuc i oskrzeli, zapalenie mięśnia sercowego, dlatego potrzebują najlepiej działających szczepionek.
Starzenie układu immunologicznego. Standardowe szczepionki przeciw grypie są mniej skuteczne u seniorów, ze względu na starzenie się układu immunologicznego (immunosenescencja).
Pierwszy sezon. Szczepionka wysokodawkowa jest dostępna od sezonu infekcyjnego 2024/2025.
-
 Zasady szczepień przeciw grypie w sezonie 2025/2026
Plik otwiera się w nowej karcie
Zasady szczepień przeciw grypie w sezonie 2025/2026
Plik otwiera się w nowej karcie
-
 Główne powody dla których warto zaszczepić dziecko przeciw grypie
Plik otwiera się w nowej karcie
Główne powody dla których warto zaszczepić dziecko przeciw grypie
Plik otwiera się w nowej karcie
-
 Dzieci są głównym rezerwuarem grypy
Plik otwiera się w nowej karcie
Dzieci są głównym rezerwuarem grypy
Plik otwiera się w nowej karcie
-
 Szczepionka przeciw grypie, donosowa
Plik otwiera się w nowej karcie
Szczepionka przeciw grypie, donosowa
Plik otwiera się w nowej karcie
-
 Jakie są objawy przeziębienia, grypy i COVID-19?
Plik otwiera się w nowej karcie
Jakie są objawy przeziębienia, grypy i COVID-19?
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie nie wywołuje grypy (dorośli)
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie nie wywołuje grypy (dorośli)
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie nie wywołuje grypy (dzieci)
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie nie wywołuje grypy (dzieci)
Plik otwiera się w nowej karcie
-
 Sposoby przenoszenia wirusa grypy
Plik otwiera się w nowej karcie
Sposoby przenoszenia wirusa grypy
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie i szczepienie przeciw COVID-19
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie i szczepienie przeciw COVID-19
Plik otwiera się w nowej karcie
-
 Szczepionka przeciw grypie nie powoduje zachorowania na grypę
Plik otwiera się w nowej karcie
Szczepionka przeciw grypie nie powoduje zachorowania na grypę
Plik otwiera się w nowej karcie
-
 Kiedy najlepiej zaszczepić sie przeciw grypie?
Plik otwiera się w nowej karcie
Kiedy najlepiej zaszczepić sie przeciw grypie?
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie kobiet w ciąży
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie kobiet w ciąży
Plik otwiera się w nowej karcie
-
 Grypa (ściąga) (pdf)
Plik otwiera się w nowej karcie
Grypa (ściąga) (pdf)
Plik otwiera się w nowej karcie
-
 Grypa (ściąga) (jpg)
Plik otwiera się w nowej karcie
Grypa (ściąga) (jpg)
Plik otwiera się w nowej karcie
-
 Grypa- zmartwienie na całym świecie
Plik otwiera się w nowej karcie
Grypa- zmartwienie na całym świecie
Plik otwiera się w nowej karcie
-
 Seniorzy potrzebują szczepienia przeciw grypie
Plik otwiera się w nowej karcie
Seniorzy potrzebują szczepienia przeciw grypie
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie powtarzamy co roku
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie powtarzamy co roku
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie u dzieci
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie u dzieci
Plik otwiera się w nowej karcie
-
 Szczepienie przeciw grypie
Plik otwiera się w nowej karcie
Szczepienie przeciw grypie
Plik otwiera się w nowej karcie
-
 Główne powody dla których warto zaszczepić dziecko przeciw grypie
Plik otwiera się w nowej karcie
Główne powody dla których warto zaszczepić dziecko przeciw grypie
Plik otwiera się w nowej karcie
- Komunikat Ministra Zdrowia w sprawie realizacji szczepień przeciw grypie w podmiotach leczniczych i aptekach ogólnodostępnych.
- Podstawa prawna: Obwieszczenie Ministra Zdrowia z dnia z dnia 17 czerwca 2024 r. w sprawie wykazu refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych na 1 lipca 2024 r.
- Rusza bezpłatna akcja szczepień przeciw grypie m.in. dla personelu medycznego, farmaceutów, nauczycieli, seniorów czy pensjonariuszy DPS.
- Brydak L. Grypa – mistrz metamorfozy. ACADEMIA, Wydanie specjalne 1/2/2016.
- European Centre for Disease Prevention and Control – strony poświęcone grypie.
- World Health Organization – strony poświęcone grypie.
- Des Roches A. i wsp. Egg-allergic patients can be safely vaccinated against influenza. J Allergy Clin Immunol. 2012 Nov;130(5):1213-1216.
- Kelso J.M., Greenhawt M.J., Li J.T. i wsp. Adverse reactions to vaccines practice parameter 2012 update. Journal of Allergy and Clinical Immunology, 2012; 130 (1): 25–43 (postępowanie w niepożądanych odczynach poszczepiennych o podłożu alergicznym. Aktualne (2012) wytyczne American Academy of Allergy, Asthma and Immunology i American College of Allergy Asthma and Immunology).
- WHO. Recommended composition of influenza virus vaccines for use in the 2023-2024 northern hemisphere influenza season.
- Nitsch-Osuch A., Jankowski P., Kokoszka-Paszkot J., Kuchar E., Mastalerz-Migas A., Mitkowski P., Wysocki J., Zmysłowska A., Antczak A. Towards better protection of older people against influenza and its complications. Polish recommendations for HD influenza vaccine. Family Medicine & Primary Care Review. 1/2024, vol. 26.
Przeczytaj również

Gdzie można znaleźć informacje na temat stanu zaszczepienia przeciw HPV w Polsce?
CZYTAJ WIĘCEJ
Jaką szczepionkę przeciw krztuścowi można podać osobie dorosłej i w jakim schemacie?
CZYTAJ WIĘCEJ
Jak postępować jeżeli po szczepieniu dziecka pojawi się gorączka?
CZYTAJ WIĘCEJ



