Kwalifikacja do szczepień przeciw COVID-19
Stanowisko Polskiego Towarzystwa Hematologów i Transfuzjologów dotyczące szczepień przeciw COVID-19 u chorych na hemofilię i wrodzone skazy krwotoczne
7 stycznia 2021 opublikowano stanowisko Polskiego Towarzystwa Hematologów i Transfuzjologów dotyczące szczepień przeciw COVID-19 u chorych na hemofilię i wrodzone skazy krwotoczne (pełne stanowisko Grupy Roboczej do spraw Hemostazy Polskiego Towarzystwa Hematologów i Transfuzjologów dotyczące szczepień przeciw COVID-19 u chorych na hemofilię i wrodzone skazy krwotoczne).
Hemofilia ani inne wrodzone skazy krwotoczne nie są przeciwwskazaniem do podania szczepionki drogą domięśniową oraz nie stanowią przeciwwskazania do wykonania żadnej procedury inwazyjnej bądź zabiegu operacyjnego – oczywiście po odpowiednim przygotowaniu hematologicznym.
Postępowanie przygotowawcze przed szczepieniem zależy od ciężkości skazy krwotocznej:
- chorzy na wrodzone skazy krwotoczne o łagodnym przebiegu nie wymagają przygotowania hematologicznego,
- w przypadku skaz krwotocznych o ciężkim przebiegu klinicznym może być wskazane wcześniejsze podanie koncentratu czynnika krzepnięcia lub
desmopresyny.
Podanie koncentratu niedoborowego czynnika krzepnięcia powinno odbyć się w dniu szczepienia i koncentrat można podać: w domu pacjenta (pacjent lub opiekun zaświadcza pisemnie o przyjęciu koncentratu czynnika), w Ośrodku Leczenia Hemofilii lub w gabinecie zabiegowym Podstawowej Opieki Zdrowotnej – wtedy przetoczeniu koncentratu czynnika potwierdza lekarz lub delegowana pielęgniarka.
Chorzy na hemofilię A otrzymujący w profilaktyce emicizumab mogą być zaszczepieni po upływie 48 godzin od otrzymania ostatniej dawki leku.
Kwalifikacja do szczepienia: pacjent powinien poinformować lekarza kwalifikującego do szczepienia o skazie krwotocznej i poinformować o zastosowanym zabezpieczeniu hematologicznego.
Aktualne stanowisko Sekcji ds. hemostazy Polskiego Towarzystwa Hematologów i Transfuzjologów w sprawie szczepionki przeciwko COVID-19 firmy AstraZeneca
7 kwietnia 2021 roku Sekcja ds. hemostazy Polskiego Towarzystwa hematologów i Transfuzjologów udostępniła uaktualnione stanowisko w sprawie szczepionki przeciwko COVID-19 firmy AstraZeneca. Stanowisko jest akualizacją dokumentu z 20.03.2021 r.
Całość stanowiska dostępna jest na stronie Medycyny Praktycznej/Szczepienia.
Całość stanowiska dostępna jest na stronie Medycyna Praktyczna/Szczepienia.
W świetle aktualnych danych szczepienie przeciwko zakażeniu wirusem SARS-CoV-2 preparatem firmy AstraZeneca (Vaxzevria) jest skuteczne w zapobieganiu ciężkim postaciom COVID-19. Ryzyko wystąpienia incydentów zakrzepowo-zatorowych jest małe, podobne jak w populacji ogólnej. Odnotowano jednak bardzo rzadką, szczególną postać incydentów zakrzepowych po podaniu szczepionki firmy AstraZeneca (częstość 1–10 przypadków na 1 milion zaszczepionych; dotąd w Europie zgłoszono <200 przypadków), określaną angielskim akronimem VIPIT (vaccine induced prothrombotic immune thrombocytopenia). Powikłanie to najczęściej obserwuje się po upływie 4 do 20 dni od podania szczepionki firmy AstraZeneca, zwykle u osób <55. roku życia, częściej u kobiet niż u mężczyzn. Objawy choroby przypominają nabytą trombofilię na podłożu autoimmunologicznym, tj. małopłytkowość indukowaną heparyną (heparin-induced thrombocytopenia – HIT), mimo że chory nie otrzymywał heparyny. Typową zmianą jest zmniejszenie liczby płytek we krwi obwodowej <150 000/µl (bez zwiększenia ryzyka krwawień). Manifestacje VIPIT to przede wszystkim zakrzepica zatok żylnych mózgowia, ale także zakrzepica żył trzewnych, zakrzepica żył głębokich o różnym umiejscowieniu, a także udar niedokrwienny mózgu lub zatorowość obwodowa.
Na podstawie dostępnych do 07.04.2021 zaleceń ekspertów (w tym niemieckich, brytyjskich i kanadyjskich) proponujemy następujące postępowanie:
- Odradzamy szczepienie przeciwko zakażeniu wirusem SARS-CoV-2 szczepionką firmy AstraZeneca pacjentów, którzy w przeszłości przebyli udokumentowany lub prawdopodobny HIT.
- Odradzamy szczepienie przeciwko zakażeniu wirusem SARS-CoV-2 szczepionką firmy AstraZeneca pacjentów, którzy w przeszłości przebyli zakrzepicę zatok żylnych mózgu.
- Sugerujemy baczną obserwację pacjentów po przebytej żylnej chorobie zakrzepowo-zatorowej lub obciążonych zwiększonym ryzykiem zakrzepowo-zatorowym, którzy nie otrzymują leków przeciwkrzepliwych, przez 20 dni po podaniu szczepionki firmy AstraZeneca.
- Zalecamy kontakt z lekarzem, jeśli po szczepieniu szczepionką AstraZeneca między 4–20 dniem po jej podaniu pacjent zgłasza jeden z następujących objawów: silny uporczywy ból głowy, zaburzenia widzenia, drgawki, ogniskowe objawy neurologiczne, duszność, ból w klatce piersiowej lub brzucha, obrzęk lub niesymetryczny ból kończyny dolnej.
- Zalecamy u pacjentów podejrzewanych o wystąpienie VIPIT oznaczenie morfologii krwi z rozmazem (aby wykluczyć lub potwierdzić małopłytkowość), stężenia D-dimeru i wykonanie badań obrazowych, aby potwierdzić lub wykluczyć zakrzepicę.
- Chorych z podejrzeniem VIPIT (tj. z objawami klinicznymi i małopłytkowością <150 000/µl oraz zwiększonym stężeniem D-dimeru) powinno się hospitalizować.
- Wskazana jest konsultacja hematologiczna (osobista lub telefoniczna) u hospitalizowanych pacjentów i oznaczenie u nich przeciwciał przeciwko kompleksom heparyna-płytkowy czynnik 4 (PF4) metodami immunologicznymi; w przypadku stwierdzenia tych przeciwciał, sugerujemy przeprowadzenie testów czynnościowych, jeśli jest to możliwe (badania mało dostępne); w przypadku braku dostępności testów czynnościowych dalsze decyzje należy oprzeć na obrazie klinicznym i wynikach testów immunologicznych.
- Zalecamy u chorych z dużym prawdopodobieństwem wystąpienia VIPIT po szczepieniu szczepionką firmy AstraZeneca NIESTOSOWANIE heparyny, ani wlewów koncentratu krwinek płytkowych.
- Zalecamy u chorych z dużym prawdopodobieństwem wystąpienia VIPIT stosowanie w leczeniu doustnych bezpośrednich inhibitorów czynnika Xa (w Polsce apiksaban lub rywaroksaban) lub fondaparynuksu (zgodnie z charakterystyką produktu leczniczego) oraz wlewów dożylnych immunoglobulin (IVIG 1 g/kg mc./d i.v. min. przez 2 kolejne dni) i glikokortykosteroidów (np. metyloprednizolon 1 mg/kg mc./d) z regularnym monitorowaniem morfologii krwi i stężenia D-dimeru, najlepiej pod nadzorem hematologa.
- Zalecamy zgłaszanie wszystkich przypadków podejrzanych o wystąpienie VIPIT jako rzadkiego niepożądanego odczynu (NOP) produktu leczniczego do odpowiednich organów zgodnie z wymogami ustawowymi.
Podsumowując, aktualne dane nadal wskazują, że korzyści ze szczepienia preparatem firmy AstraZeneca (Vaxzevria) zdecydowanie przeważają nad ryzykiem bardzo rzadko występujących działań niepożądanych, w tym incydentów zakrzepowo-zatorowych. Ryzyko zagrażającej życiu zakrzepicy u chorych na COVID-19 jest natomiast bardzo duże. Po szczepieniu należy pamiętać o działaniach mogących zmniejszać ryzyko incydentów żylnej choroby zakrzepowo-zatorowej, tj. unikać unieruchomienia, odpowiednio zwiększyć spożycie płynów. Osoby przyjmujące leki przeciwkrzepliwie powinny kontynuować leczenie, nie przerywając go ani bezpośrednio przed szczepieniem, ani po zaszczepieniu.
Autorzy stanowiska: prof. dr hab. med. Anetta Undas, prof. dr hab. med. Maria Podolak-Dawidziak (Przewodnicząca Sekcji), prof. dr hab. med. Piotr Pruszczyk, prof. dr hab. med. Jerzy Windyga w imieniu Grupy ds. Hemostazy Polskiego Towarzystwa Hematologów i Transfuzjologów.
Stanowisko Polskiego Towarzystwa Reumatologicznego dotyczące szczepień przeciwko COVID-19 u pacjentów z autoimmunologicznymi i zapalnymi chorobami reumatycznymi
12 stycznia 2021 roku opublikowano stanowisko Zarządu Głównego Polskiego Towarzystwa Reumatologicznego i konsultanta krajowego w dziedzinie reumatologii dotyczące szczepień przeciwko COVID-19 u pacjentów z autoimmunologicznymi i zapalnymi chorobami reumatycznymi, w tym leczonych immunosupresyjnie.
W związku z rejestracją i warunkowym dopuszczeniem do obrotu w Unii Europejskiej, a tym samym w Polsce, szczepionek przeciwko COVID-19 i rozpoczęciem w Polsce programu szczepień, Polskie Towarzystwo Reumatologiczne i konsultant krajowy w dziedzinie reumatologii, w oparciu o aktualną dostępną wiedzę medyczną, przedstawiają stanowisko dot. szczepień dla pacjentów z autoimmunologicznymi i zapalnymi chorobami reumatycznymi, w tym leczonych immunosupresyjnie. Wraz z dostępnością nowych danych stanowisko może być modyfikowane w przyszłości.
Aktualnie w ramach Narodowego Programu Szczepień w Polsce dostępna są szczepionki firm Pfizer/BionTech (BNT162b2) oraz Moderna (mRNA-1273). Obie szczepionki zostały przebadane w randomizowanych badaniach klinicznych i wykazują podobny, wysoki stopień skuteczności przeciwko zachorowaniu na COVID-19 (95% i 94,1%, odpowiednio). Obie szczepionki należą do nowej grupy szczepionek mRNA. Są one szczepionkami syntetycznymi, nieżywymi, które nie mogą wywołać choroby wirusowej oraz nie prowadzą do zmian informacji genetycznej, czyli DNA, osoby zaszczepionej.
- Le T.T. i wsp. The COVID-19 vaccine development landscape. Nature reviews. 09 April 2020.
- Folegatti PM i wsp. Safety and immunogenicity of the ChAd0x1 nCoV-19 vaccine against SARS-CoV-2: a preliminary report of a phase 1/2, single blind, randomised controlled trial. The Lancet, July 20, 2020.
- Jackso LA i wsp. An mRNA Vaccine against SARS-CoV-2 — Preliminary Report. New England Journal of Medicine, July 14, 2020.
- Coronavirus Vaccine Tracker.
Przeczytaj również
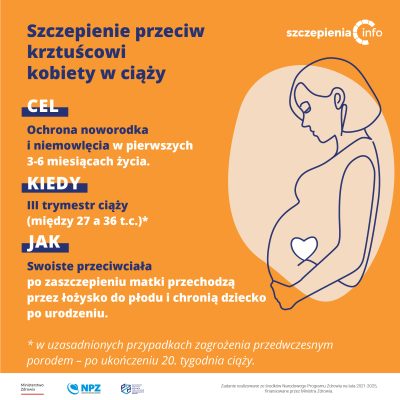
Dlaczego kobiecie w ciąży zaleca się szczepienie przeciw krztuścowi?
CZYTAJ WIĘCEJ
Region Europejski WHO od 20 lat wolny od poliomyelitis
CZYTAJ WIĘCEJ
Jakie są korzyści ze szczepienia dzieci przeciw ospie wietrznej?
CZYTAJ WIĘCEJ